Рукавна («sleeve») резекція шлунку
Баріатрична хірургія - галузь хірургії, яка направлена на боротьбу із морбідним ожирінням та його ускладненнями шляхом виконання втручань, на органах травного тракту з метою зниження маси тіла.
Морбідне ожиріння - це хронічне захворювання, що супроводжується надлишковим відкладанням жиру в організмі. Надмірним відкладанням жиру вважається ожиріння із індексом маси тіла (ІМТ) 40 кг/м2 або з ІМТ 35 кг /м2 при наявності серйозних захворювань і станів, викликаних ожирінням.
ІМТ ( англ., BMI-body mass index) - це показник, що дозволяє оцінити відповідність маси тіла людини до її зросту та непрямо оцінити чи є маса тіла недостатньою, нормальною або збільшеною (ожиріння).
Індекс маси тіла обчислюється за формулою:
де:
- m — маса тіла в кілограмах
- h — зріст в метрах,
і вимірюється в кг/м².
Показник індексу маси тіла було розроблено ще у 1869 р. бельгійським соціологом Адольфом Кетеле.
ІНТЕРПРЕТАЦІЯ ПОКАЗНИКІВ ІМТ
від 18,5 до 25 кг/м2 - норма;
від 25 до 29,9 кг/м2 - надмірна вага;
від 30 до 34,9 кг/м2 - ожиріння I ступеня;
від 35 до 39,9 кг/м2 - ожиріння II ступеня;
від 40 до 49,9 кг/м2 - ожиріння III ступеня;
від 50 кг/м2 та вище - суперожиріння.
УСКЛАДНЕННЯ МОРБІДНОГО ОЖИРІННЯ
До серйозних ускладнень (асоційованим захворювань), пов'язаних з ожирінням, відносяться:
1. Цукровий діабет 2 типу (ЦД 2 типу) і предіабетичні порушення вуглеводного обміну;
2. Серцево-судинні захворювання: ішемічна хвороба серця, інфаркт міокарда, інсульт, кардіоміопатія, порушення ритму та інше;
3. Дисліпідемия;
4. Синдром обструктивного апное під час сну;
5. Порушення опорно-рухової системи;
6. Злоякісні пухлини окремих локалізацій;
7. Неалкогольна жирова хвороба печінки;
8. Репродуктивні порушення.
КОНСЕРВАТИВНЕ ЛІКУВАННЯ МОРБІДНОГО ОЖИРІННЯ
Зміна способу життя за допомогою корекції харчування і розширення обсягу фізичних навантажень є основою в лікуванні ожиріння і рекомендується як перший і постійний етап лікування ожиріння.
Для більшості пацієнтів, які страждають морбідним ожирінням, зміна харчування на тривалий період часу являє собою нездійсненне завдання. Зниження калорійності харчування на 1000 ккал на добу від розрахункового призводить до зменшення маси тіла на 0,5-1,0 кг на тиждень. Такі темпи зниження маси тіла зберігаються протягом 3-6 місяців. Надалі помірне зниження маси тіла призводить до зменшення енерговитрат на 16 ккал/кг на добу у чоловіків і на 12 ккал/кг на добу у жінок за рахунок зменшення сухої маси, в результаті чого втрата маси тіла припиняється.
При морбідному ожирінні (МО) ефективність консервативної терапії становить всього 5-10%. До 60% пацієнтів не можуть утримати знижену масу тіла протягом 5 років спостереження. Однією з основних причин цього є недотримання пацієнтами необхідних рекомендацій по харчуванню і небажання міняти роками і десятиліттями стереотипи харчової поведінки, які складалися роками.
Баріатрична хірургія на даний час є найефективнішим способом в боротьбі з МО, істотно скорочує як частоту розвитку супутніх ожирінню захворювань, так і смертність хворих. Крім того, вона дозволяє істотно знизити фінансові витрати на лікування супутніх ожирінню захворювань.
ХІРУРГІЧНЕ ЛІКУВАННЯ МОРБІДНОГО ОЖИРІННЯ
Баріатричні операції показані пацієнтам з наступними характеристиками:
1. ІМТ більше 40 кг/м2
2. ІМТ 35-40 кг/м2 при наявності супутніх ожирінню захворювань, при яких слід очікувати покращення в міру зниження маси тіла (цукровий діабет 2 типу, захворювання серцево-судинної системи, ураження суглобів, синдрома обструктивного апное).
Найбільш розповсюдженою операцією в лікування МО, віддалені наслідки якої найкраще вивчені, з доведеною ефективністю є лапароскопічна рукавна резекція шлунку.
Лапароскопічна рукавна резекція шлунку (Sleeve Gastrectomy з англ.) - баріатрична операція, яка виконується із 4-5 проколів передної черевної стінки від 5мм до 12 мм. Після входження в черевну порожнину виконується мобілізація великої кривини шлунку та його дна до лівої ніжки діафрагми та резекція великої кривини та дна шлунку, за допомогою спеціального сшиваючого апарату (рис.1).
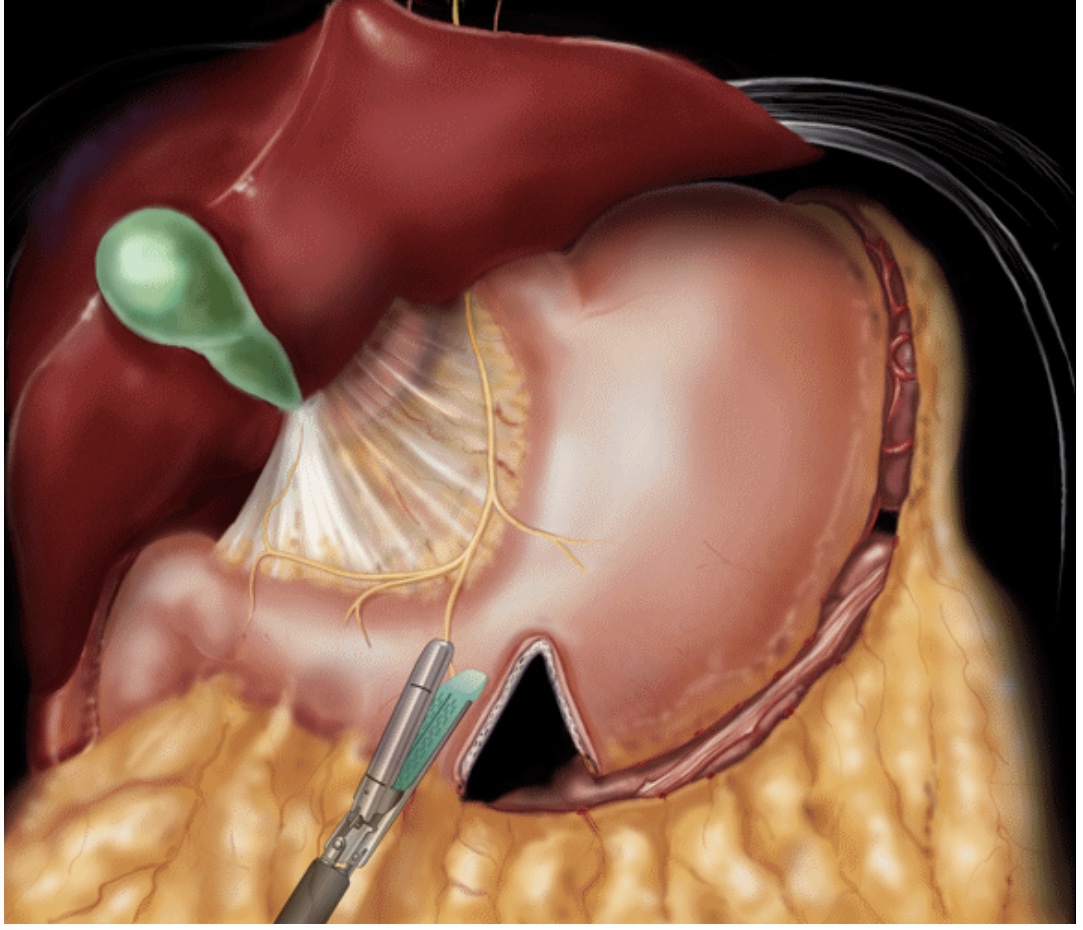
Рис. 1. Схематичне зображення початку резекції при виконанні рукавної гастректомії
В результаті операції залишена частина шлунку має форму рукава або трубки, ємність якого коливається від 40 мл до 150 мл (рис. 2).
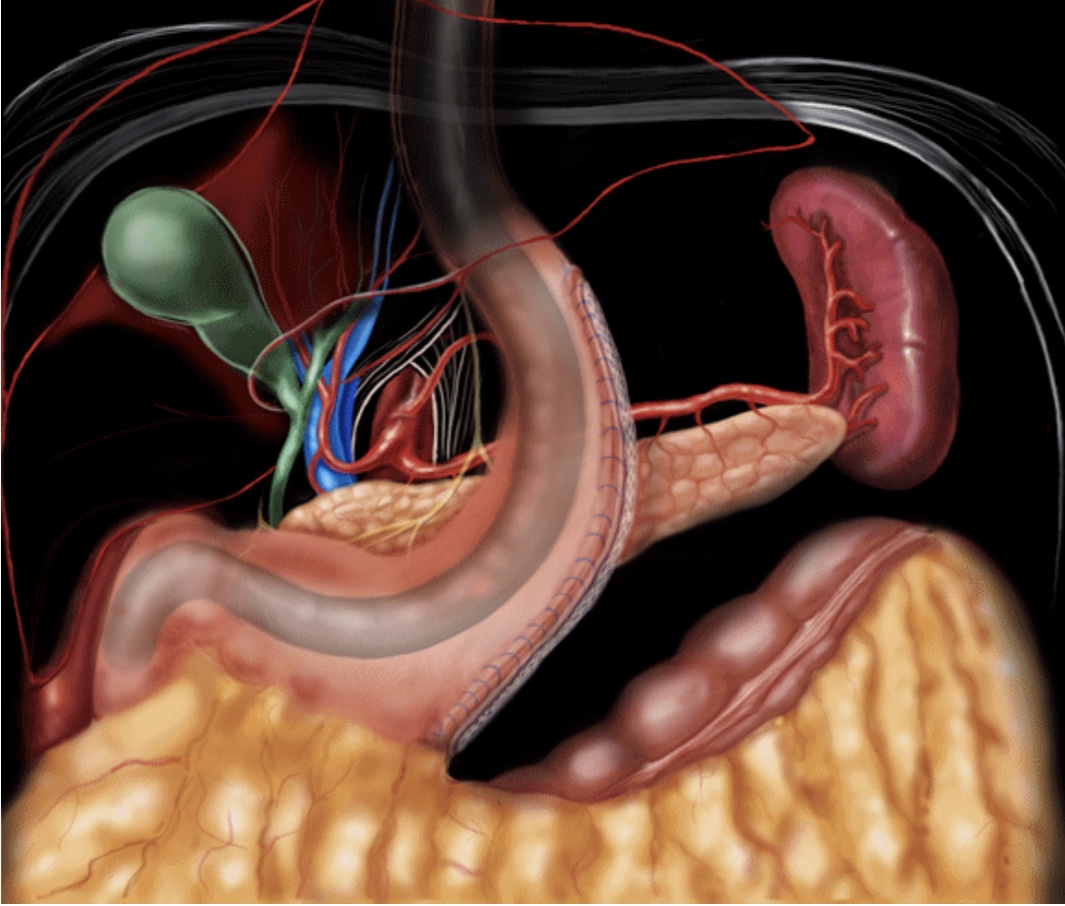
Рис. 2. Схематичне зображення остаточного вигляду після виконання рукавної резекції шлунку
Далі, видалена частина шлунку (фото 1) видаляється із черевної порожнини, шви пошарово зашиваються (відео 1 та відео 2):
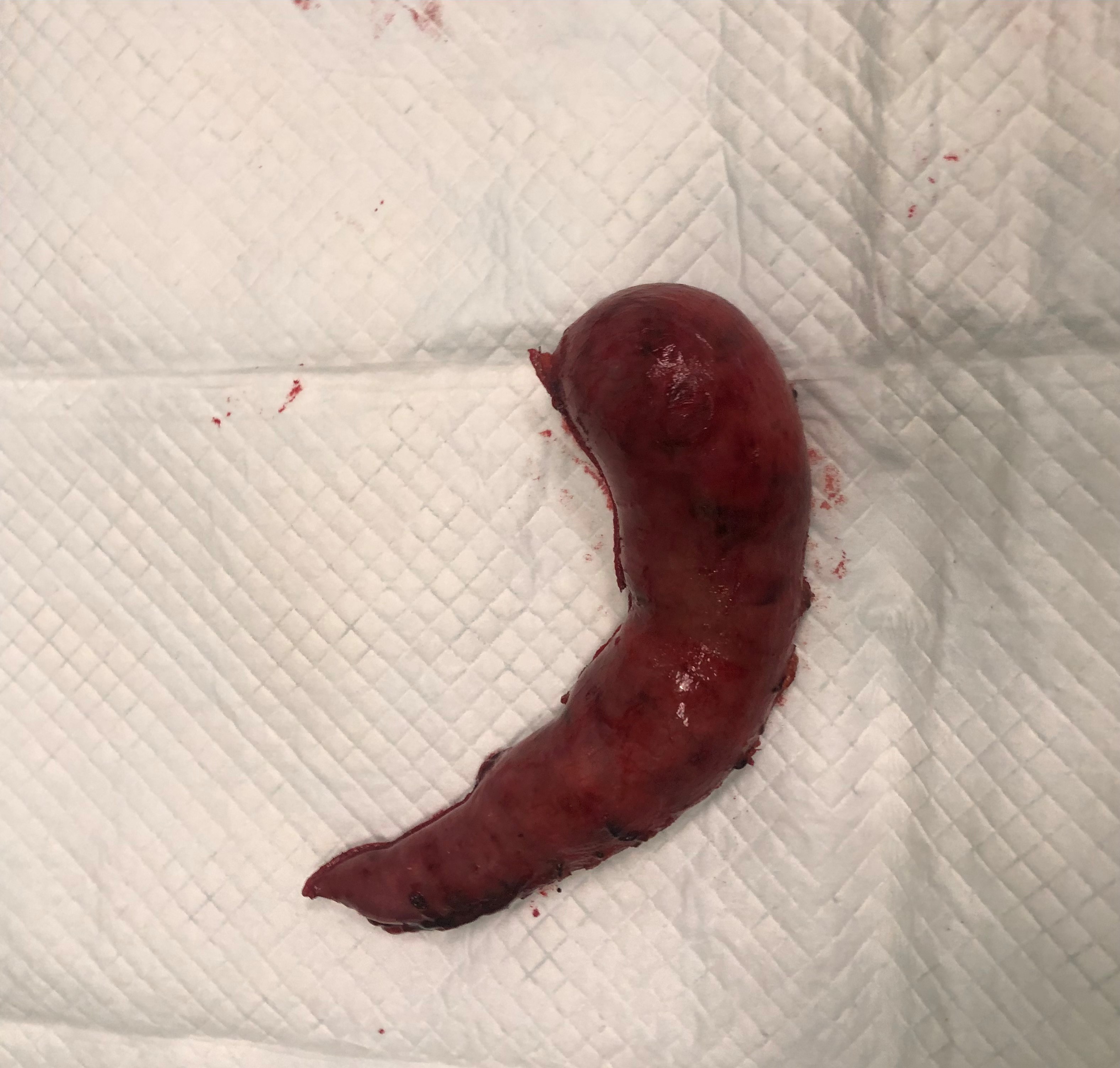
Фото 1. Частина шлунку, яка підлягає видаленню при виконанні рукавної резекції шлунку
Відео 1. Лапароскопічна рукавна резекція шлунку у пацієнта із морбідним ожирінням
Відео 2. Виконання складної "sleeve"-резекції у пацієнта із супер-ожирінням та вентральною грижею гігантських розмірів
Цією операцією досягається два важливі ефекти:
1. Рестриктивний ефект - формування маленького шлуночка призводить до швидкого його наповнення та швидкому настанню "відчуття насичення" і ситості при при вживанні мінімальної кількості їжі.
2. Гормональний ефект - у видаленій частині шлука виробляється гормон грелін, який ще називають гормоном голоду. Після рукавної резекції шлунку кількість греліну в крові знижується в середньому в 40 разів.
Грелін - це пептидний гормон, що виробляється переважно клітинами слизової оболонки дна шлунка та відповідає за апетит. Так, перед вживанням їжі рівень греліну різко підвищується і починає знижуватись після її вживання. Проте, грелін не впливає на збільшення разового об'єму їжі, яку людину споживає, а впливає на кількість прийомів їжі.
Коли людина втрачає вагу - рівень греліну починає різко підвищуватись, що призводить до зростання апетиту та вживанню більшої кількості їжі. Внаслідок видалення дна шлунку, де грелін виробляється у найбільшій кількості наші пацієнти після проведеної рукавної резекції практично втрачають бажання їсти, і ми пояснюємо їм, що б вони "не забували" про необхідний прийом їжі та полівітамінів.
Крім дна шлука грелін виробляється в нирках, гіпоталамусі, дванадцятипалій кишці, підшлунковій залозі, тонкій кишці, легенях, плаценті.
Також, грелін діє на певні рецептори в підшлунковій залозі внаслідок чого гальмується вироблення інсуліну останньою. Це пояснює виражену довготривалу ремісію цукрового діабету приблизно у 80 %, пацієнтв, яким виконано рукавну резекцію.
Для виконання баріатричних операцій працює баріатрична команда лікарів: хірург, ендокринолог, гастроентеролог, дієтолог, кардіолог, анестезіолог та психолог. Пацієнти із МО, особливо із суперожирінням, найчастіше є коморбідними, тобто мають багато супутніх захворювань.
Тому наявність потужної діагностиної бази, інтенсивно-реанімаціного забезпечення - це запорука успіху для виконання такого роду втручань. Наша клініка обладнана найсучаснішою апаратурою для анестезіологічного забезпечення та виконання такого роду лапароскопічних операцій.
Наш лікар анестезіолог, який проводить анесетезію баріатричних операцій має надзвичайно великий досвід анестезіологічного та післяопераційного ведення цієї групи пацієнтів.
ПРОТИПОКАЗИ ДО ВИКОНАННЯ РУКАВНОЇ РЕЗЕКЦІЇ ШЛУНКУ ПРИ МО
1. Виразкова хвороба шлунку та дванадцятипалої кишки в активній фазі;
2. Онкологічні захворювання;
3. Вагітність;
4. Психіатричні захворювання;
5. Некоплаєнтність пацієнта (небажання виконувати всі рекомендації лікарів в до- та пісялопераційному періоді).
ОБСТЕЖЕННЯ, НЕОБХІДНІ ПЕРЕД ВИКОНАННЯМ РУКАВНОЇ РЕЗЕКЦІЇ ШЛУНКА
1. Загально-клінічні лабораторні обстеження( загальний, аналіз крові із формулою, біохімічний аналіз, коагулограма та іші);
2. Ліпідний профіль;
3. Рівень тиретотропного гормону в крові, паратгоромону, T3 таT4, кортизолу, 25 гідрокси-вітаміну D;
4. Глюкозильований гемоглобін (HbA1c);
5. ЕКГ, Ехо-серця із консультацією кардіолога;
6. УЗД ОЧП, нирок, заочеревинного простору, малої миски, щитоподібної залози;
7. Дуплексне сканування вен ніг;
8. Езофагофіброгастродуоденоскопія;
9. Комп'ютерна томографія ОЧП при необхідності;
10 Спірометрія.
11. Консультація ендокринолога, гастроентеролога, психолога, анестезіолога.
ПІСЛЯОПЕРАЦІЙНИЙ ПЕРІОД ПІСЛЯ ЛАПАРОСКОПІЧНОЇ РУКАВНОЇ РЕЗЕКЦІЇ ШЛУНКУ
1. Мінімальний больовий синдром.
2. Активізація пацієнта та вертикалізація через 2-3 години після операції.
3. Строки перебування в стаціонарі 3 післяопераційні дні.
4. На протязі тижня - вживання тільки рідкої їжі, далі - пюреподібної.
5. Неохідінсть вживання інгібіторів протонної помпи на протязі 1 міс після операції.
6. Необхідність вживання полівітамінів та вітаміну D в післяопераційному періоді.
Наш досвід хірургічного лікування мобідного ожиріння ми демонструємо проводячи майстер-класи в країнах Європейського союзу та Об'єднаних Арабських Еміратів, де я виконую баріатричні операції та ділюсь досвідом із нашими європейськими колегами.
Шановні пацієнти! Сучасний розвиток медицини дозволяє нам впоратись із такою тяжкою патологією як морбідне ожиріння та цукровий діабет.
Не витрачайте марно час та своє здоров'я в нерівній боротьбі із ними. Я знаю як і можу Вам допомогти!
З повагою, хірург Кравцов Денис Ігорович

